Discopatia Lombară și Hernia de Disc: Ghid Complet
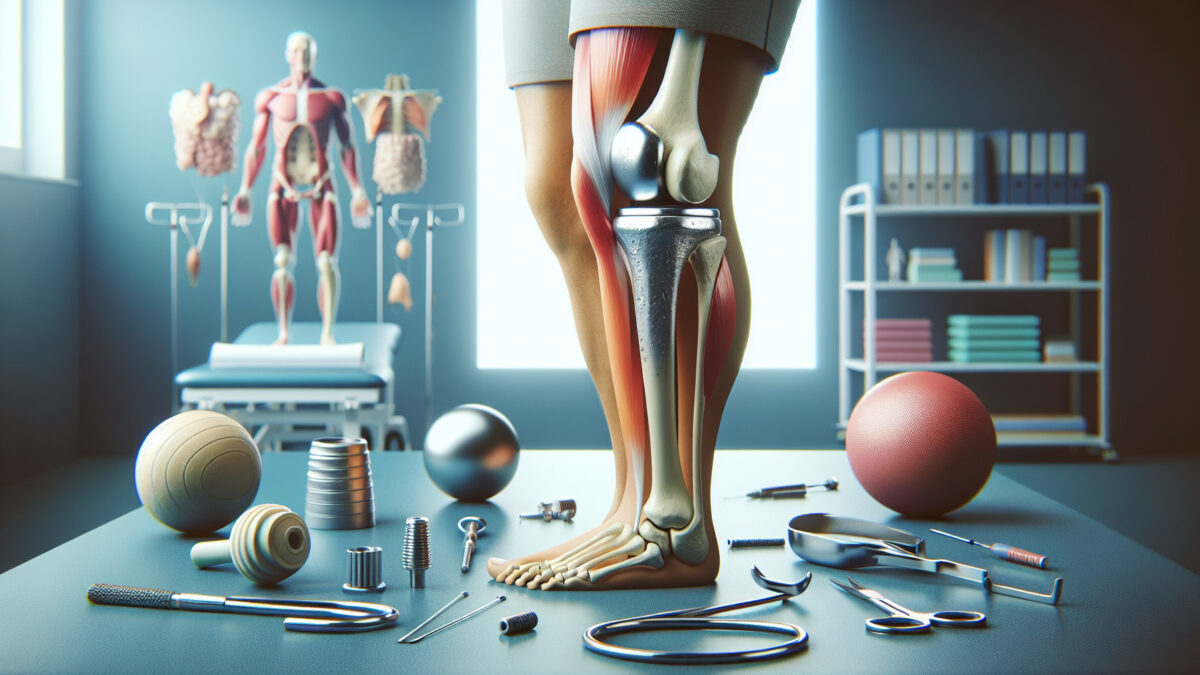
15 decembrie 2024Durerile de genunchi cauzate de artroza pot avea un impact semnificativ asupra calității vieții, limitând mobilitatea și cauzând disconfort constant. Pentru mulți pacienți care se confruntă cu această afecțiune, proteza de genunchi reprezintă o soluție eficientă pentru a scăpa de durere și a recăpăta libertatea de mișcare. Artroplastia genunchiului, procedura de înlocuire a articulației afectate cu o proteză, poate aduce îmbunătățiri considerabile în viața de zi cu zi a celor care suferă de gonartroza.
Acest ghid complet va explica în detaliu ce este artroza genunchiului și cum afectează ea viața pacienților. Veți descoperi opțiunile de tratament disponibile, inclusiv abordările non-chirurgicale și momentul în care protezarea genunchiului devine necesară. De asemenea, veți afla ce implică procedura de artroplastie a genunchiului, cum să vă pregătiți pentru operație și ce să așteptați în perioada de recuperare. Înarmați cu aceste informații, veți putea lua decizii informate despre îngrijirea sănătății dvs. articulare și veți fi mai bine pregătiți pentru a reveni la o viață activă după operația de protezare a genunchiului.
Ce este artroza genunchiului (gonartroza) ?
Artroza genunchiului, cunoscută și sub numele de gonartroză, este o afecțiune degenerativă a articulației genunchiului care apare atunci când cartilajul care acoperă capetele oaselor se deteriorează treptat. Cartilajul este un țesut elastic care permite mișcarea lină a articulațiilor. Pe măsură ce cartilajul se uzează, osul de dedesubt începe să se frece direct de os, provocând durere, inflamație și pierderea mobilității.
Gonartroza este cea mai frecventă formă de artroză și afectează în special persoanele în vârstă de peste 50 de ani. Femeile sunt mai predispuse la această afecțiune decât bărbații. De asemenea, gonartroza poate apărea bilateral, adică poate afecta ambii genunchi.
Cauze și factori de risc
Principalii factori de risc pentru dezvoltarea gonartrozei includ:
1. Vârsta înaintată - odată cu înaintarea în vârstă, cartilajul articular se uzează natural
2. Obezitatea - greutatea în exces pune presiune suplimentară pe articulațiile genunchiului
3. Traumatismele anterioare la nivelul genunchiului - leziuni ale meniscului sau ligamentelor
4. Factori genetici - unele persoane pot moșteni o predispoziție pentru dezvoltarea artrozei
5. Anumite activități solicitante repetitive - sporturile de contact sau munca fizică intensă
Simptome comune
Simptomele gonartrozei se dezvoltă de obicei treptat și se agravează în timp. Acestea pot include:
- Durere la nivelul genunchiului, mai ales în timpul activităților solicitante precum mersul pe jos, urcatul sau coborâtul scărilor
- Rigiditate și redoare articulară, în special dimineața sau după perioade de inactivitate
- Umflarea și sensibilitatea genunchiului
- Cracmente sau pocnete la mișcarea genunchiului
- Slăbiciune musculară și instabilitate a genunchiului
În stadiile avansate, durerea poate deveni persistentă și poate afecta semnificativ calitatea vieții pacientului. Este important ca pacienții să consulte un medic ortoped pentru un diagnostic corect și un plan de tratament adecvat, care poate include schimbări ale stilului de viață, fizioterapie, medicamente și, în unele cazuri, intervenții chirurgicale precum proteza de genunchi.
Gestionarea vieții cu gonartroza
Gonartroza poate avea un impact semnificativ asupra calității vieții, limitând mobilitatea și cauzând durere cronică. Cu toate acestea, există mai multe metode prin care pacienții pot gestiona simptomele și pot menține un stil de viață activ.
Metode de ameliorare a durerii
Tratamentul medicamentos este adesea prima linie de apărare împotriva durerii cauzate de gonartroză. Medicul poate prescrie analgezice, antiinflamatoare nesteroidiene (AINS) sau injecții intraarticulare cu corticosteroizi pentru a reduce inflamația și a ameliora durerea. Terapiile complementare, cum ar fi acupunctura, masajul și terapia cu căldură sau frig, pot fi, de asemenea, benefice în gestionarea durerii.
Stil de viață și dietă
Menținerea unei greutăți corporale sănătoase este esențială pentru reducerea stresului asupra articulațiilor genunchiului. O dietă echilibrată, bogată în fructe, legume, proteine slabe și acizi grași omega-3, poate ajuta la combaterea inflamației. Evitarea alimentelor procesate, a zahărului rafinat și a grăsimilor saturate poate, de asemenea, să amelioreze simptomele.
Exerciții recomandate
Exercițiile regulate sunt cruciale pentru menținerea mobilității și a forței musculare în jurul articulației genunchiului. Activitățile cu impact redus, cum ar fi mersul pe jos, înotul sau ciclismul, sunt deosebit de benefice. Exercițiile de întindere și de creștere a forței, sub supravegherea unui fizioterapeut, pot ajuta la îmbunătățirea stabilității articulației și la reducerea durerii. Este important ca pacienții să asculte semnalele corpului lor și să se odihnească atunci când este necesar, pentru a evita suprasolicitarea articulațiilor afectate.
Prin gestionarea atentă a durerii, adoptarea unui stil de viață sănătos și practicarea exercițiilor regulate, pacienții cu gonartroză pot îmbunătăți semnificativ calitatea vieții lor și pot menține un nivel optim de funcționare. Colaborarea strânsă cu o echipă medicală, inclusiv cu un medic ortoped, un reumatolog și un fizioterapeut, poate ajuta pacienții să dezvolte un plan cuprinzător de management al bolii, adaptat nevoilor lor individuale.
Proteza de genunchi și artroplastia
Proteza de genunchi este o intervenție chirurgicală în care articulația genunchiului afectată de artroza avansată este înlocuită cu componente artificiale, de obicei confecționate din metal și plastic. Scopul principal al artroplastiei de genunchi este de a reduce durerea, a îmbunătăți mobilitatea și a restabili funcționalitatea genunchiului.
Când este necesară intervenția chirurgicală?
Artroplastia de genunchi este recomandată pacienților care suferă de dureri severe și persistente la nivelul genunchiului, cauzate de artroza avansată. Alte indicații pentru protezarea genunchiului includ:
1. Limitarea semnificativă a mobilității și a capacității de a efectua activitățile zilnice
2. Eșecul tratamentelor non-chirurgicale, cum ar fi medicamentele, fizioterapia sau infiltrațiile intraarticulare
3. Deformarea semnificativă a genunchiului (genunchi în varus sau valgus)
4. Afectarea calității vieții din cauza durerii și a limitării funcționale
Tipuri de proteze de genunchi
Există mai multe tipuri de proteze de genunchi, în funcție de gradul de afectare a articulației și de nevoile individuale ale pacientului:
1. Proteza totală de genunchi - înlocuiește întreaga suprafață articulară a femurului și a tibiei
2. Proteza unicompartimentală - înlocuiește doar o parte a articulației genunchiului (compartimentul medial sau lateral)
3. Proteza patelofemurală - înlocuiește doar suprafața articulară dintre rotulă și femur
Alegerea tipului de proteză se face în funcție de evaluarea atentă a stării pacientului, a gradului de afectare a articulației și a obiectivelor postoperatorii.
Riscuri și beneficii
Ca orice intervenție chirurgicală, artroplastia de genunchi prezintă atât beneficii, cât și riscuri potențiale. Principalele beneficii includ:
1. Reducerea semnificativă a durerii
2. Îmbunătățirea mobilității și a funcționalității genunchiului
3. Creșterea calității vieții
Cu toate acestea, există și riscuri asociate, cum ar fi:
1. Infecția
2. Tromboza venoasă profundă
3. Leziuni nervoase sau vasculare
4. Uzura sau slăbirea protezei în timp
Este important ca pacienții să discute cu medicul ortoped despre beneficiile și riscurile intervenției, pentru a lua o decizie informată. De asemenea, respectarea unui program de recuperare postoperatorie adecvat și urmărirea regulată a evoluției pot contribui la minimizarea riscurilor și la obținerea celor mai bune rezultate pe termen lung.
Recuperarea după operația de proteză de genunchi
Recuperarea după o operație de proteză de genunchi este esențială pentru redobândirea mobilității și a calității vieții. Durata de spitalizare variază între 7 și 14 zile, în funcție de evoluția pacientului și de modul în care începe recuperarea. Înainte de externare, pacientul trebuie să fie capabil să se ridice din pat și să se așeze fără ajutor, să se deplaseze cu cârje sau cadru și să poată face exercițiile recomandate de kinetoterapeut.
Procesul de recuperare
În primele 6 săptămâni post-operator, este esențial să urmați sfaturile medicului și să efectuați exercițiile sub îndrumarea unui kinetoterapeut. Principiile generale privind îngrijirea includ:
1. Menținerea pansamentului curat și uscat, schimbându-l ori de câte ori este nevoie.
2. Evitarea dușului sau a băii înainte de scoaterea firelor de sutură, la aproximativ 14 zile de la intervenție.
3. Anunțarea medicului în caz de semne de infecție, precum pătarea pansamentului, modificarea culorii pielii, creșterea temperaturii locale sau apariția febrei.
4. Monitorizarea temperaturii de două ori pe zi.
5. Administrarea medicamentelor prescrise la externare, inclusiv anticoagulante pentru prevenirea cheagurilor de sânge, antiinflamatoare și analgezice.
Îngrijirea post-operatorie
Pentru a facilita recuperarea și a evita complicațiile, este important să:
- Nu încrucișați picioarele la nivelul genunchilor timp de cel puțin 2 săptămâni.
- Nu ridicați genunchiul mai sus de șold.
- Nu vă aplecați în față în timp ce stați jos sau vă așezați.
- Nu forțați răsucirea picioarelor înspre interior sau exterior atunci când vă aplecați.
- Nu folosiți durerea ca indicator pentru limitarea activităților.
Reluarea mersului se face imediat, cu ajutorul unui cadru, progresând treptat distanța parcursă. Renunțarea la cadru are loc, de obicei, la 6 săptămâni post-operator. Somnul presupune poziționarea membrului pelvin operat pe o pernă, iar urcatul scărilor trebuie evitat până la vindecarea completă (aproximativ 8 săptămâni).
Exerciții de reabilitare
Protocolul de recuperare cuprinde mai multe etape, începând din prima săptămână post-operator și continuând până la 8 săptămâni. Exercițiile vizează:
1. Ridicarea în siguranță la marginea patului
2. Reluarea mersului cu ajutorul cadrului metalic
3. Îmbunătățirea echilibrului static și dinamic
4. Creșterea amplitudinii de mișcare a genunchiului (extensie completă și flexie progresivă)
5. Tonifierea musculaturii și creșterea rezistenței
Pe măsură ce recuperarea avansează, se introduc exerciții precum mersul cu baston, bicicleta medicală, exerciții de echilibru într-un picior și genuflexiuni. Obiectivul final este atingerea unei amplitudini de mișcare de 0-135° la nivelul genunchiului protezat și reluarea mersului fără ajutor.
Recuperarea completă după o artroplastie de genunchi poate dura între 1 și 6 luni, în funcție de mai mulți factori, precum starea articulației și a musculaturii înainte de operație, aderența la programul de recuperare și eventualele complicații post-operatorii. Cu răbdare, perseverență și urmărirea îndeaproape a indicațiilor medicale, pacienții pot reveni treptat la o viață activă și
confortabilă.
Concluzie
Artroplastia de genunchi este o intervenție chirurgicală eficientă pentru pacienții care suferă de dureri severe și limitări funcționale cauzate de gonartroza avansată. Deși poate părea o decizie dificilă, protezarea genunchiului poate aduce îmbunătățiri semnificative în calitatea vieții, reducând durerea și redând mobilitatea. Cu o pregătire adecvată, o echipă medicală dedicată și un plan de recuperare bine pus la punct, pacienții pot reveni treptat la o viață activă și confortabilă.
Dacă suferiti de dureri persistente la nivelul genunchiului cauzate de artroză și simțiți că acestea vă afectează semnificativ calitatea vieții, nu ezitați să discutați cu medicul dumneavoastră despre opțiunea protezării. Împreună, puteți evalua beneficiile și riscurile intervenției și puteți lua o decizie informată privind sănătatea dumneavoastră.
Programați o consultație cu medicul ortoped pentru a afla mai multe despre artroplastia de genunchi și despre cum vă poate ajuta să recăpătați libertatea de mișcare.
Cauzele și simptomele artrozei genunchiului
Artroza genunchiului, cunoscută și sub numele de gonartroză, este o afecțiune degenerativă care apare atunci când cartilajul care acoperă capetele oaselor se deteriorează treptat. Principalii factori de risc pentru dezvoltarea gonartrozei includ vârsta înaintată, obezitatea, traumatismele anterioare la nivelul genunchiului și factorii genetici.
Pe măsură ce cartilajul se uzează, osul de dedesubt începe să se frece direct de os, provocând durere, inflamație și pierderea mobilității. Simptomele gonartrozei se dezvoltă de obicei treptat și se agravează în timp, putând include:
- Durere la nivelul genunchiului, mai ales în timpul activităților solicitante precum mersul pe jos, urcatul sau coborâtul scărilor
- Rigiditate și redoare articulară, în special dimineața sau după perioade de inactivitate
- Umflarea și sensibilitatea genunchiului
- Cracmente sau pocnete la mișcarea genunchiului
- Slăbiciune musculară și instabilitate a genunchiului
Factori genetici
Deși artroza are o natură multifactorială bine recunoscută, factorii genetici s-au dovedit a fi determinanți puternici ai bolii. Studiile clasice pe gemeni au arătat că influența factorilor genetici este între 39% și 65% în artroza radiografică a mâinii și genunchiului la femei, aproximativ 60% în artroza șoldului și aproximativ 70% în artroza coloanei vertebrale.
Accidente și traumatisme
Traumatismele anterioare la nivelul genunchiului, cum ar fi leziunile meniscului sau ligamentelor, pot crește riscul de a dezvolta artroză mai târziu în viață. Un studiu efectuat de Facultatea de Medicină Johns Hopkins a constatat că persoanele care au suferit o leziune la genunchi în adolescență sau la vârsta adultă tânără aveau șanse de trei ori mai mari să dezvolte artroză la acel genunchi.
Alte afecțiuni medicale
Anumite afecțiuni medicale pot contribui la dezvoltarea artrozei genunchiului, cum ar fi:
- Artrita inflamatorie (de exemplu, poliartrita reumatoidă, guta)
- Boli neuromusculare
- Diabet zaharat
- Tulburări hormonale
În stadiile avansate, durerea poate deveni persistentă și poate afecta semnificativ calitatea vieții pacientului. Este important ca pacienții să consulte un medic ortoped pentru un diagnostic corect și un plan de tratament adecvat, care poate include schimbări ale stilului de viață, fizioterapie, medicamente și, în unele cazuri, intervenții chirurgicale precum proteza de genunchi.
Opțiuni de tratament pentru gonartroza
Există mai multe opțiuni de tratament disponibile pentru pacienții cu gonartroză, în funcție de severitatea simptomelor și de stadiul bolii. Scopul principal al tratamentului este de a reduce durerea, a îmbunătăți mobilitatea și a preveni progresia bolii.
Tratamente conservatoare
Tratamentele conservatoare sunt adesea prima linie de apărare împotriva gonartrozei și includ:
1. Modificări ale stilului de viață, cum ar fi scăderea în greutate pentru a reduce presiunea asupra articulațiilor genunchiului
2. Exerciții fizice regulate, cu impact redus, pentru a întări mușchii din jurul genunchiului și a îmbunătăți flexibilitatea
3. Utilizarea dispozitivelor de asistență, cum ar fi genunchiere sau bastoane, pentru a reduce solicitarea articulațiilor
Tratamente farmaceutice
Medicamentele pot fi utilizate pentru a controla durerea și inflamația asociate cu gonartroza:
1. Analgezice, cum ar fi acetaminofenul, pentru ameliorarea durerii
2. Antiinflamatoare nesteroidiene (AINS), cum ar fi ibuprofenul, pentru reducerea durerii și a inflamației
3. Injecții intraarticulare cu corticosteroizi, pentru a reduce inflamația și durerea în cazurile severe
4. Suplimente precum glucozamina și condroitina, care pot ajuta la ameliorarea simptomelor și la încetinirea progresiei bolii
Terapia fizică
Terapia fizică joacă un rol important în tratamentul gonartrozei, ajutând la întărirea mușchilor, îmbunătățirea flexibilității și reducerea durerii:
1. Exerciții de întindere pentru a îmbunătăți mobilitatea articulației genunchiului
2. Exerciții de întărire pentru a consolida mușchii din jurul genunchiului, în special cvadricepsul
3. Tehnici de terapie manuală, cum ar fi masajul și mobilizarea articulară, pentru a reduce rigiditatea și a îmbunătăți funcția
În cazurile avansate de gonartroză, când tratamentele conservatoare nu mai sunt eficiente, intervenția chirurgicală, cum ar fi artroplastia totală de genunchi, poate fi necesară pentru a înlocui articulația afectată și a restabili funcția. Este important ca pacienții să lucreze îndeaproape cu medicul lor pentru a dezvolta un plan de tratament personalizat, care să răspundă nevoilor și obiectivelor lor specifice.
Proteza de genunchi: Ce trebuie să știi înainte de operație
Înainte de a trece printr-o operație de protezare a genunchiului, este important să înțelegi ce implică această procedură și cum te poți pregăti pentru ea. Evaluarea pre-operatorie amănunțită, pregătirea adecvată și informarea cu privire la întrebările frecvente te vor ajuta să ai o experiență cât mai bună.
Evaluarea pre-operatorie
Medicul ortoped va efectua o examinare completă a genunchiului afectat, incluzând:
1. Evaluarea mobilității și stabilității articulației
2. Radiografii pentru a determina gradul de deteriorare a articulației
3. Alte investigații imagistice, precum RMN sau CT, dacă este necesar
4. Analize de sânge și alte teste pentru a evalua starea generală de sănătate
Aceste informații vor ajuta medicul să planifice intervenția chirurgicală și să aleagă tipul potrivit de proteză pentru tine.
Pregătirea pentru operație
Pentru a te pregăti pentru operația de protezare a genunchiului, este recomandat să:
1. Menții o greutate sănătoasă, deoarece excesul de greutate poate pune presiune suplimentară pe noua proteză
2. Faci exerciții pentru a întări mușchii din jurul genunchiului, ceea ce va facilita recuperarea post-operatorie
3. Oprești fumatul cu cel puțin 4 săptămâni înainte de operație, pentru a reduce riscul de complicații
4. Informezi medicul despre toate medicamentele pe care le iei, inclusiv suplimentele și remediile naturiste
5. Pregătești locuința pentru perioada de recuperare, asigurându-te că ai la îndemână toate cele necesare
Întrebări frecvente
1. Cât durează operația de protezare a genunchiului?
- De obicei, intervenția durează între 1 și 2 ore.
2. Cât timp voi petrece în spital după operație?
- Majoritatea pacienților petrec între 3 și 5 zile în spital după operația de protezare a genunchiului.
3. Când voi putea merge din nou?
- Vei începe să mergi cu ajutorul unui cadru sau a cârjelor la scurt timp după operație, sub îndrumarea unui fizioterapeut.
4. Cât durează recuperarea completă?
- Recuperarea completă poate dura între 3 și 6 luni, în funcție de vârsta, starea generală de sănătate și aderența la programul de recuperare.
Înțelegând aceste aspecte, vei fi mai bine pregătit pentru operația de protezare a genunchiului și pentru perioada de recuperare. Nu ezita să discuți cu medicul tău orice întrebări sau nelămuriri ai, pentru a-ți asigura o experiență cât mai bună.
Sfaturi pentru o recuperare reușită după artroplastia genunchiului
Recuperarea după artroplastia genunchiului este un proces gradual care necesită răbdare, perseverență și respectarea sfaturilor medicale. Iată câteva recomandări importante pentru o recuperare de succes:
1. Urmați cu strictețe programul de recuperare prescris de medicul dumneavoastră și de fizioterapeut. Acesta poate include exerciții specifice, utilizarea dispozitivelor de asistență și participarea la ședințe regulate de terapie fizică.
2. Gestionați-vă durerea în mod adecvat. Medicul vă poate prescrie medicamente pentru controlul durerii, cum ar fi analgezice sau antiinflamatoare. Utilizați-le conform indicațiilor și comunicați medicului orice efecte secundare sau probleme întâmpinate.
3. Aplicați gheață pe genunchiul operat pentru a reduce inflamația și a ameliora durerea. Aplicați gheață timp de 15-20 de minute, de mai multe ori pe zi, în special după exerciții.
4. Odihniți-vă suficient pentru a permite corpului să se vindece. Evitați activitățile solicitante și acordați-vă timp pentru a vă odihni și a vă recupera între sesiunile de terapie.
Monitorizarea progresului
Este important să monitorizați îndeaproape progresul dumneavoastră pe parcursul recuperării. Participați la controalele medicale programate și comunicați medicului orice îngrijorări sau probleme pe care le aveți. Medicul vă va evalua mobilitatea, forța și nivelul de durere, ajustând planul de tratament în funcție de necesități.
Rolul terapiei fizice
Terapia fizică joacă un rol crucial în recuperarea după artroplastia genunchiului. Fizioterapeutul vă va ghida în efectuarea exercițiilor specifice menite să îmbunătățească mobilitatea, forța și stabilitatea genunchiului. Respectați programul de exerciții prescris și executați-le cu regularitate pentru a obține cele mai bune rezultate.
Exercițiile pot include:
- Exerciții de întindere pentru a îmbunătăți flexibilitatea
- Exerciții de întărire pentru a consolida mușchii din jurul genunchiului
- Exerciții de mers și echilibru pentru a îmbunătăți stabilitatea și coordonarea
Gestionarea durerii
Durerea este un aspect normal al recuperării după artroplastia genunchiului, dar poate fi gestionată eficient. Pe lângă medicamentele prescrise, puteți încerca și alte metode de ameliorare a durerii, cum ar fi:
- Aplicarea de gheață sau comprese reci
- Utilizarea dispozitivelor de asistență, cum ar fi cadrul sau cârjele, pentru a reduce solicitarea asupra genunchiului
- Practicarea tehnicilor de relaxare, cum ar fi respirația profundă sau meditația
Amintiți-vă că recuperarea după artroplastia genunchiului este un proces gradual. Cu răbdare, perseverență și respectarea sfaturilor medicale, veți putea reveni treptat la activitățile dumneavoastră obișnuite și veți putea să vă bucurați de beneficiile unei mobilități îmbunătățite și a unei calități a vieții sporite.
Înțelegerea artrozei genunchiului și modul în care afectează viața
Artroza genunchiului, cunoscută și sub numele de gonartroză, este o afecțiune degenerativă care apare atunci când cartilajul care acoperă capetele oaselor se deteriorează treptat. Pe măsură ce boala progresează, impactul acesteia asupra calității vieții pacienților devine tot mai evident.
Impactul asupra mobilității
Unul dintre cele mai frecvente simptome ale gonartrozei este durerea, care se agravează în timpul activităților solicitante, cum ar fi mersul pe jos, urcatul sau coborâtul scărilor. Această durere poate limita semnificativ mobilitatea persoanei afectate, îngreunând desfășurarea activităților zilnice obișnuite.
Pe lângă durere, rigiditatea articulară este un alt simptom comun al gonartrozei. Aceasta este mai pronunțată dimineața sau după perioade de inactivitate și poate face dificilă îndoirea sau întinderea completă a genunchiului.
Odată cu progresia bolii, slăbiciunea musculară și instabilitatea genunchiului pot apărea ca urmare a utilizării reduse a articulației. Aceste simptome pot crește riscul de cădere și pot afecta și mai mult mobilitatea.
Impactul psihologic
Pe lângă efectele fizice, gonartroza poate avea un impact semnificativ asupra stării psihologice a pacienților. Durerea cronică și limitarea mobilității pot duce la frustrare, anxietate și chiar depresie.
Incapacitatea de a participa la activitățile preferate sau de a îndeplini sarcini simple poate afecta stima de sine și poate duce la izolare socială. Este important ca pacienții să discute aceste aspecte cu medicul lor și să caute sprijin din partea familiei, a prietenilor sau a grupurilor de suport.
Adaptarea la noile condiții
Pentru a gestiona simptomele gonartrozei și a menține o calitate a vieții cât mai bună, pacienții trebuie să se adapteze la noile lor condiții. Aceasta poate implica modificări ale stilului de viață, cum ar fi:
1. Menținerea unei greutăți sănătoase pentru a reduce presiunea asupra articulațiilor genunchiului
2. Practicarea exercițiilor fizice regulate, cu impact redus, pentru a menține forța musculară și mobilitatea
3. Utilizarea dispozitivelor de asistență, cum ar fi genunchiere sau bastoane, pentru a reduce solicitarea articulațiilor
De asemenea, terapia fizică poate ajuta la îmbunătățirea forței, flexibilității și a funcției generale a genunchiului. Un fizioterapeut poate dezvolta un program de exerciții personalizat și poate oferi sfaturi privind gestionarea durerii și adaptarea activităților zilnice.
În cazurile avansate de gonartroză, când tratamentele conservatoare nu mai sunt eficiente, înlocuirea chirurgicală a articulației genunchiului (protezarea genunchiului) poate fi necesară pentru
a reduce durerea și a îmbunătăți funcția. Cu un plan de recuperare adecvat și sprijin din partea echipei medicale, pacienții pot reveni treptat la o viață activă și confortabilă după intervenția chirurgicală.
Înțelegerea impactului gonartrozei asupra vieții de zi cu zi este esențială pentru a dezvolta strategii eficiente de management al bolii. Prin colaborarea cu o echipă medicală, adoptarea unui stil de viață sănătos și adaptarea la noile condiții, pacienții pot îmbunătăți semnificativ calitatea vieții lor în ciuda provocărilor pe care le prezintă această afecțiune.
Alegerea tratamentului potrivit pentru gonartroza
Alegerea tratamentului potrivit pentru gonartroza depinde de mai mulți factori, inclusiv de severitatea simptomelor, de stadiul bolii și de preferințele personale ale pacientului. Este esențial să discutați cu medicul dumneavoastră pentru a determina cea mai bună abordare pentru situația dumneavoastră specifică.
Consilierea medicală
Primul pas în alegerea tratamentului adecvat este să cereți sfatul medicului specialist. Acesta vă va evalua starea generală de sănătate, va examina articulația genunchiului afectată și va efectua teste imagistice, cum ar fi radiografii sau RMN, pentru a determina gradul de deteriorare a cartilajului și a osului.
Pe baza acestor informații, medicul vă va putea recomanda opțiunile de tratament cele mai potrivite pentru dumneavoastră. Acestea pot include:
1. Modificări ale stilului de viață, cum ar fi scăderea în greutate și practicarea exercițiilor fizice regulate
2. Medicamente pentru ameliorarea durerii și a inflamației, cum ar fi analgezicele și antiinflamatoarele nesteroidiene (AINS)
3. Fizioterapie pentru întărirea mușchilor din jurul genunchiului și îmbunătățirea mobilității
4. Injecții intraarticulare cu corticosteroizi sau acid hialuronic pentru a reduce inflamația și a ameliora durerea
Terapii alternative
Pe lângă tratamentele convenționale, unii pacienți pot beneficia de terapii alternative sau complementare pentru a gestiona simptomele gonartrozei. Acestea includ:
1. Acupunctura, care poate ajuta la reducerea durerii și a rigidității articulare
2. Masajul terapeutic pentru ameliorarea durerii și relaxarea mușchilor din jurul genunchiului
3. Suplimente alimentare, cum ar fi glucozamina și condroitina, care pot ajuta la protejarea și repararea cartilajului articular
Este important să discutați cu medicul dumneavoastră înainte de a începe orice terapie alternativă, pentru a vă asigura că este sigură și adecvată pentru dumneavoastră.
Evaluarea opțiunilor chirurgicale
În cazurile severe de gonartroză, când tratamentele conservative nu mai sunt eficiente în gestionarea simptomelor, intervenția chirurgicală poate fi necesară. Opțiunile chirurgicale includ:
1. Artroscopia, o procedură minim invazivă utilizată pentru a îndepărta fragmentele de cartilaj deteriorat și a netezi suprafețele articulare
2. Osteotomia, o intervenție chirurgicală care implică tăierea și realinierea osului pentru a redistribui greutatea și a reduce presiunea asupra zonelor afectate ale genunchiului
3. Artroplastia totală de genunchi (protezarea genunchiului), care presupune înlocuirea completă a articulației genunchiului cu o proteză artificială
Alegerea procedurii chirurgicale adecvate depinde de mai mulți factori, inclusiv de vârsta pacientului, de nivelul de activitate, de gradul de deteriorare a articulației și de starea generală de sănătate. Medicul ortoped vă va explica avantajele și riscurile fiecărei opțiuni și vă va ajuta să luați cea mai bună decizie pentru dumneavoastră.
În concluzie, alegerea tratamentului potrivit pentru gonartroza necesită o abordare personalizată, bazată pe nevoile și preferințele individuale ale pacientului. Prin colaborarea cu medicul dumneavoastră și explorarea tuturor opțiunilor disponibile, puteți dezvolta un plan de tratament eficient pentru a gestiona simptomele și a îmbunătăți calitatea vieții.
Detalii despre procedura de proteză de genunchi
Protezarea genunchiului, numită și artroplastie de genunchi, este o procedură chirurgicală prin care articulația genunchiului afectată de artroza avansată este înlocuită cu componente artificiale, de obicei confecționate din metal și plastic. Scopul principal al intervenției este de a reduce durerea, a îmbunătăți mobilitatea și a restabili funcționalitatea genunchiului.
Cum se desfășoară intervenția?
Durata intervenției chirurgicale poate varia între 1 și 2 ore, în funcție de severitatea deformării genunchiului. Cel mai frecvent, artroplastia genunchiului se efectuează cu anestezie rahidiană, potențată intravenos. Iată ce se întâmplă în timpul intervenției:
1. Medicul va muta rotula într-o parte, apoi va tăia capetele osului coapsei și ale tibiei pentru a se potrivi cu piesa de înlocuire. Pintenii osoși, dacă sunt prezenți, vor fi îndepărtați.
2. Va tăia partea inferioară a rotulei pentru a o pregăti pentru noile piese care vor fi atașate.
3. Apoi medicul va fixa cele două părți ale protezei la oase, una la capătul osului coapsei și cealaltă la tibie, folosind ciment osos sau șuruburi.
4. Ulterior va atașa partea inferioară a rotulei, folosind un ciment osos special.
5. Ca ultim pas, medicul repară mușchii și tendoanele din jurul noii articulații și închide incizia chirurgicală.
Durata spitalizării
Durata de spitalizare după artroplastia genunchiului poate varia între 3 și 7 zile, în funcție de evoluția pacientului și de modul în care începe recuperarea. Înainte de externare, pacientul trebuie să fie capabil să se ridice din pat și să se așeze fără ajutor, să se deplaseze cu cârje sau cadru și să poată face exercițiile recomandate de kinetoterapeut.
Îngrijirea inițială după operație
În primele 6 săptămâni post-operator, este esențial să urmați sfaturile medicului și să efectuați exercițiile sub îndrumarea unui kinetoterapeut. Principiile generale privind îngrijirea includ:
- Menținerea pansamentului curat și uscat, schimbându-l ori de câte ori este nevoie.
- Evitarea dușului sau a băii înainte de scoaterea firelor de sutură, la aproximativ 14 zile de la intervenție.
- Anunțarea medicului în caz de semne de infecție, precum pătarea pansamentului, modificarea culorii pielii, creșterea temperaturii locale sau apariția febrei.
- Monitorizarea temperaturii de două ori pe zi.
- Administrarea medicamentelor prescrise la externare, inclusiv anticoagulante pentru prevenirea cheagurilor de sânge, antiinflamatoare și analgezice.
Protezarea genunchiului este o intervenție sigură și eficientă care poate îmbunătăți semnificativ calitatea vieții pacienților cu gonartroză avansată. Prin înțelegerea procedurii și urmarea indicațiilor medicale, pacienții pot reveni treptat la o viață activă și confortabilă după operație.
Planul de recuperare post-operatorie
Recuperarea după o artroplastie de genunchi este un proces gradual care necesită răbdare, perseverență și respectarea indicațiilor medicale. Obiectivul principal este de a restabili mobilitatea și funcționalitatea genunchiului, permițând pacientului să revină treptat la activitățile zilnice.
Etapele reabilitării
1. În primele 6 săptămâni post-operator, pacientul trebuie să urmeze sfaturile medicului și să efectueze exercițiile sub îndrumarea unui kinetoterapeut. Principalele obiective sunt:
- Controlul durerii și al inflamației
- Mobilizarea precoce a genunchiului pentru a preveni redorile
- Tonifierea musculaturii și creșterea forței în jurul articulației
- Redobândirea mersului corect cu ajutorul dispozitivelor de asistență (cadru, cârje)
2. Între săptămânile 6 și 12, se continuă exercițiile de recuperare, cu accent pe:
- Creșterea amplitudinii de mișcare a genunchiului
- Îmbunătățirea forței musculare și a stabilității articulare
- Reluarea treptată a activităților zilnice
- Renunțarea progresivă la dispozitivele de asistență
3. După 3 luni de la operație, majoritatea pacienților pot reveni la un stil de viață normal, cu unele precauții:
- Evitarea activităților cu impact ridicat asupra articulației (alergare, sărituri)
- Menținerea unei greutăți corporale sănătoase pentru a reduce stresul asupra genunchiului
- Continuarea exercițiilor de întreținere pentru a păstra mobilitatea și forța musculară
Menținerea motivației
Procesul de recuperare poate fi lung și uneori frustrant, de aceea este esențial ca pacientul să rămână motivat și angajat în programul de reabilitare. Câteva sfaturi utile includ:
- Stabilirea unor obiective realiste și măsurabile
- Celebrarea fiecărui progres, oricât de mic
- Comunicarea deschisă cu echipa medicală despre orice îngrijorare sau dificultate
- Implicarea familiei și a prietenilor în procesul de recuperare pentru sprijin și încurajare
Resurse și suporturi adiționale
Pe lângă programul de recuperare supervizat de kinetoterapeut, pacienții pot beneficia și de alte resurse pentru a-și îmbunătăți condiția fizică și a accelera procesul de vindecare:
- Ghiduri și materiale informative despre artroplastia de genunchi și recuperarea post-operatorie
- Grupuri de suport pentru pacienții cu proteze articulare
- Aplicații mobile și videoclipuri cu exerciții recomandate
- Terapii complementare, cum ar fi masajul, acupunctura sau terapia cu gheață/căldură, la recomandarea medicului
În concluzie, un plan de recuperare post-operatorie bine structurat, adaptat nevoilor individuale ale pacientului și urmat cu consecvență, este cheia unei recuperări de succes după artroplastia de genunchi. Cu sprijinul unei echipe medicale dedicate și resurse adecvate, pacienții pot reveni treptat la o viață activă și confortabilă.
Factori de risc și prevenirea artrozei genunchiului
Există mai mulți factori de risc care pot crește șansele de a dezvolta gonartroză, printre care se numără:
Genetică și istoric familial
Persoanele care au rude apropiate cu gonartroză au un risc mai mare de a dezvolta această afecțiune. Studiile clasice pe gemeni au arătat că influența factorilor genetici este între 39% și 65% în artroza radiografică a genunchiului la femei.
Obezitatea și alimentația
Persoanele supraponderale sau obeze pun o presiune suplimentară asupra articulațiilor, ceea ce poate duce la deteriorarea cartilajului articular. O dietă echilibrată, bogată în fructe, legume, proteine slabe și acizi grași omega-3, poate ajuta la combaterea inflamației.
Evitarea traumatismelor
Leziunile la nivelul genunchiului, cum ar fi fracturile sau entorsele, pot duce la dezvoltarea gonartrozei mai târziu în viață. Un studiu efectuat de Facultatea de Medicină Johns Hopkins a constatat că persoanele care au suferit o leziune la genunchi în adolescență sau la vârsta adultă tânără aveau șanse de trei ori mai mari să dezvolte artroză la acel genunchi.
Alți factori de risc includ:
- Vârsta înaintată - odată cu înaintarea în vârstă, cartilajul articular se uzează natural
- Anumite activități solicitante repetitive - sporturile de contact sau munca fizică intensă
- Anumite afecțiuni medicale - artrita inflamatorie, bolile neuromusculare, diabetul zaharat
Pentru a preveni gonartroza, este recomandat să:
1. Mențineți o greutate sănătoasă pentru a reduce presiunea asupra articulațiilor genunchiului
2. Practicați exerciții fizice regulate, cu impact redus, pentru a întări mușchii din jurul genunchiului și a îmbunătăți flexibilitatea
3. Evitați activitățile care pun presiune incorectă asupra genunchiului și purtați încălțăminte adecvată pentru a vă proteja articulațiile
4. Mențineți o postură corectă atât în timpul activităților zilnice, cât și în timpul exercițiilor fizice
5. Consumați o dietă echilibrată, bogată în nutrienți care ajută la menținerea sănătății oaselor și articulațiilor
Prin gestionarea atentă a factorilor de risc și adoptarea unui stil de viață sănătos, puteți reduce semnificativ riscul de a dezvolta gonartroză sau de a agrava simptomele existente.
Abordări non-chirurgicale pentru gestionarea gonartrozei
Există mai multe abordări non-chirurgicale care pot ajuta la gestionarea simptomelor gonartrozei și la îmbunătățirea calității vieții pacienților. Aceste metode includ kinetoterapia, utilizarea unguentelor și suplimentelor, precum și fizioterapia și masajul.
Kinetoterapia
Kinetoterapia joacă un rol crucial în tratamentul gonartrozei. Exercițiile specifice pot ajuta la întărirea mușchilor din jurul genunchiului, îmbunătățind stabilitatea și reducând presiunea asupra articulației. De asemenea, kinetoterapia poate îmbunătăți flexibilitatea și amplitudinea de mișcare, reducând rigiditatea și durerea.
Un kinetoterapeut experimentat poate dezvolta un program de exerciții personalizat, adaptat nevoilor individuale ale pacientului. Aceste exerciții pot include:
1. Exerciții de întindere pentru a îmbunătăți flexibilitatea
2. Exerciții de întărire pentru a consolida mușchii din jurul genunchiului
3. Exerciții de echilibru pentru a îmbunătăți stabilitatea
Unguente și suplimente
Unguentele topice și suplimentele pot fi, de asemenea, benefice în gestionarea simptomelor gonartrozei. Unguentele antiinflamatoare aplicate local pot reduce inflamația și durerea, oferind o ameliorare temporară a simptomelor.
Suplimentele precum glucozamina și condroitina sunt frecvent utilizate în tratamentul gonartrozei. Aceste substanțe ajută la protejarea și repararea cartilajului articular, încetinind progresia bolii și ameliorând simptomele.
Fizioterapie și masaj
Fizioterapia și masajul pot fi, de asemenea, benefice în gestionarea gonartrozei. Terapia cu căldură sau frig poate reduce inflamația și durerea, în timp ce tehnicile de masaj pot îmbunătăți circulația sanguină și pot reduce rigiditatea musculară.
Un fizioterapeut poate utiliza diverse tehnici, cum ar fi:
1. Terapia cu ultrasunete pentru a reduce inflamația și durerea
2. Stimularea electrică pentru a întări mușchii și a reduce durerea
3. Mobilizarea articulară pentru a îmbunătăți flexibilitatea și amplitudinea de mișcare
În concluzie, abordările non-chirurgicale, precum kinetoterapia, utilizarea unguentelor și suplimentelor, fizioterapia și masajul, pot fi extrem de benefice în gestionarea simptomelor gonartrozei. Aceste metode pot îmbunătăți calitatea vieții pacienților, reducând durerea, îmbunătățind mobilitatea și încetinind progresia bolii. Este important ca pacienții să lucreze îndeaproape cu o echipă medicală pentru a dezvolta un plan de tratament personalizat, care să le satisfacă nevoile individuale.
Pregătirea pentru artroplastia de genunchi
Înainte de a trece printr-o operație de protezare a genunchiului, este important să înțelegeți ce implică această procedură și cum vă puteți pregăti pentru ea. O evaluare medicală amănunțită, pregătirea adecvată și informarea cu privire la așteptările realiste vă vor ajuta să aveți o experiență cât mai bună.
Evaluări medicale necesare
Medicul ortoped vă va explica procedura și vă va evalua starea de sănătate. Pe lângă un istoric medical complet, medicul va efectua un examen fizic pentru a se asigura că totul este în regulă înainte de a vă supune procedurii. Este posibil să fiți supus unor analize de sânge sau altor teste de diagnosticare.
Informații despre anestezie
Veți fi consultat de către medicul anestezist. Cele mai frecvente tipuri de anestezie sunt:
1. Anestezia generală - veți fi adormit complet
2. Rahianestezia - sunteți treaz, dar nu veți simți nimic de la brâu în jos
3. Anestezia regională - doar membrul ce urmează a fi operat este anesteziat
Împreună cu medicul anestezist veți decide ce tip de anestezie este cel mai potrivit pentru dumneavoastră.
Așteptări și realitatea post-operatorie
Este important să aveți așteptări realiste în ceea ce privește rezultatele operației și procesul de recuperare. Deși majoritatea pacienților raportează o îmbunătățire semnificativă a calității vieții, proteza de genunchi nu vă va permite să faceți mai mult decât puteați înainte de a dezvolta problema articulară.
Medicii recomandă evitarea activităților cu impact ridicat precum alergatul sau săriturile, care pot duce la uzura accelerată a implantului. Activitățile recomandate includ:
- Mersul pe jos
- Înotul
- Golful
- Ciclismul
- Dansul
Prin adaptarea corespunzătoare a stilului de viață și respectarea indicațiilor medicale, proteza de genunchi vă poate ajuta să vă bucurați de o viață activă și confortabilă pentru mulți ani de acum înainte.
Cum să ai grijă de proteza de genunchi
Îngrijirea adecvată a protezei de genunchi este esențială pentru a asigura funcționarea optimă și durabilitatea acesteia. Pacienții trebuie să respecte cu strictețe indicațiile medicului și să adopte un stil de viață sănătos pentru a favoriza recuperarea și a preveni complicațiile.
Activități recomandate și interzise
După operația de protezare a genunchiului, este important să reluați treptat activitățile fizice, sub îndrumarea medicului și a fizioterapeutului. Mersul pe jos, exercițiile de întindere și tonifiere musculară sunt recomandate pentru a îmbunătăți mobilitatea și forța genunchiului protezat.
Cu toate acestea, anumite activități trebuie evitate sau limitate, pentru a nu suprasolicita articulația:
1. Evitați activitățile cu impact ridicat, precum alergatul, săriturile sau sporturile de contact.
2. Nu stați în picioare sau nu mergeți pe perioade îndelungate, mai ales în primele săptămâni după operație.
3. Evitați să vă așezați pe scaune joase sau să vă ghemuiți, pentru a nu forța excesiv genunchiul.
Îngrijirea zilnică și pe termen lung
Igiena și îngrijirea zilnică a protezei de genunchi sunt cruciale pentru a preveni infecțiile și a menține funcționalitatea acesteia:
1. Curățați regulat inciziile și zona din jurul protezei cu apă și săpun, și mențineți-le uscate.
2. Aplicați gheață pe genunchi pentru a reduce inflamația și durerea, mai ales după exerciții.
3. Utilizați dispozitive ajutătoare, precum cadrul de mers sau bastonul, până când medicul vă permite să mergeți fără suport.
Pe termen lung, este important să:
- Mențineți o greutate corporală sănătoasă, pentru a reduce presiunea asupra genunchiului protezat.
- Efectuați regulat exercițiile recomandate de fizioterapeut, pentru a menține mobilitatea și forța musculară.
- Evitați activitățile care pot duce la căderi sau traumatisme ale genunchiului.
Când să consulți medicul
Deși complicațiile după protezarea genunchiului sunt rare, pacienții trebuie să fie atenți la orice semn de infecție sau problemă cu proteza:
1. Durere intensă sau persistentă la nivelul genunchiului
2. Inflamație, roșeață sau căldură în jurul protezei
3. Secreții sau sângerări din incizii
4. Febră sau stare generală de rău
În aceste situații, este important să contactați imediat medicul pentru a preveni agravarea problemelor și a asigura recuperarea adecvată după artroplastia de genunchi.
FAQs
Acest ghid complet pentru pacienți referitor la artroplastia de genunchi nu conține întrebări specifice în secțiunea "People Also Ask" de pe Google la momentul actual. Dacă aveți întrebărispecifice despre artroplastia de genunchi, vă recomandăm să consultați un specialist medical.